Da dove viene questa idea?
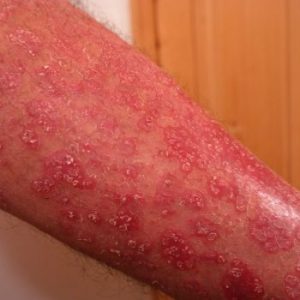 La pelle è in qualche modo il biglietto da visita dell’individuo, la sua superficie esposta verso il mondo esterno. Le malattie della pelle, rispetto a quelle che colpiscono altri organi, hanno quindi la caratteristica di essere immediatamente visibili. Chiunque, anche senza una formazione medica, o nell’antichità, prima che ci fossero i mezzi diagnostici di oggi, può o poteva vederne i segni, diversamente da quel che accade con condizioni che colpiscono gli organi interni. È inoltre concezione comune che la pelle, come lo sguardo, manifesti all’esterno un eventuale malessere interno, attribuendo a questo concetto – che ha una base di verità – dimensioni metaforiche che spesso non hanno alcun fondamento medico, con implicazioni che non raramente si sono rilevate stigmatizzanti.
La pelle è in qualche modo il biglietto da visita dell’individuo, la sua superficie esposta verso il mondo esterno. Le malattie della pelle, rispetto a quelle che colpiscono altri organi, hanno quindi la caratteristica di essere immediatamente visibili. Chiunque, anche senza una formazione medica, o nell’antichità, prima che ci fossero i mezzi diagnostici di oggi, può o poteva vederne i segni, diversamente da quel che accade con condizioni che colpiscono gli organi interni. È inoltre concezione comune che la pelle, come lo sguardo, manifesti all’esterno un eventuale malessere interno, attribuendo a questo concetto – che ha una base di verità – dimensioni metaforiche che spesso non hanno alcun fondamento medico, con implicazioni che non raramente si sono rilevate stigmatizzanti.
Basti ricordare quel che accadeva con la lebbra, molto comune in passato, considerata per secoli segno di impurità, anche morale. Sebbene in quel caso si trattasse di una malattia potenzialmente contagiosa, pur solo a determinate condizioni, l’isolamento dei lebbrosi è sempre stato dovuto a paura e ignoranza più che a reali ragioni di salute pubblica.
La spiegazione di questa istintiva repulsione – quando non paura – che porta molti a mantenere una certa distanza davanti a tutte le malattie cutanee potrebbe avere ragioni evolutive. Per migliaia di anni la sopravvivenza del gruppo o dell’individuo è dipesa dalla sua capacità di difendersi dai pericoli. L’umanità è stata selezionata in base alla capacità di sopravvivere non solo agli attacchi di nemici o belve, ma anche delle epidemie, che, in molti casi, come per morbillo o vaiolo, si manifestavano con lesioni o macchie cutanee. Ciò spiega l’irrazionale innata paura nei confronti dei segni presenti sulla pelle anche quando, come nel caso della psoriasi, non riconoscono assolutamente nessuna causa infettiva.
Alcune macchie provocate dalla psoriasi, poi, potrebbero assomigliare a quelle provocate dalla sifilide, malattia che in passato era comune e molto temuta.
Inoltre, in una forma particolare detta psoriasi guttata, la malattia esordisce in seguito a un’infezione batterica alla gola provocata da uno streptococco. Anche ciò potrebbe trarre in inganno: in realtà questo batterio è solo l’agente che innesca, in individui geneticamente predisposti, la reazione autoimmune alla base della malattia.
Infine, la frequente presenza di prurito può essere erroneamente associata a una scarsa igiene personale, convinzione che aumenta lo stigma nei confronti dei portatori di questa condizione cronica.
Che cosa la smentisce?
 La psoriasi è una malattia cronica infiammatoria e desquamante della pelle: si manifesta quindi in genere con macchie in rilievo, arrossate e desquamanti, che possono interessare ampie aree o solo alcune parti del corpo (tipicamente cuoio capelluto, gomiti e ginocchia), con un’estensione e una gravità molto variabile, con periodi di riacutizzazione e altri di remissione. Può interessare anche le unghie e le articolazioni, ed è sempre più chiaro che non si limita alla pelle, ma riguarda l’intero organismo e riflette una condizione infiammatoria generalizzata che a sua volta può favorire altre malattie croniche, per esempio di tipo cardiovascolare. La percezione dei pazienti di essere poco attraenti e il loro possibile isolamento nel lavoro e nelle relazioni sociali comporta anche un pesante prezzo in termini di disagio mentale, che si può spingere fino a gravi forme di depressione.
La psoriasi è una malattia cronica infiammatoria e desquamante della pelle: si manifesta quindi in genere con macchie in rilievo, arrossate e desquamanti, che possono interessare ampie aree o solo alcune parti del corpo (tipicamente cuoio capelluto, gomiti e ginocchia), con un’estensione e una gravità molto variabile, con periodi di riacutizzazione e altri di remissione. Può interessare anche le unghie e le articolazioni, ed è sempre più chiaro che non si limita alla pelle, ma riguarda l’intero organismo e riflette una condizione infiammatoria generalizzata che a sua volta può favorire altre malattie croniche, per esempio di tipo cardiovascolare. La percezione dei pazienti di essere poco attraenti e il loro possibile isolamento nel lavoro e nelle relazioni sociali comporta anche un pesante prezzo in termini di disagio mentale, che si può spingere fino a gravi forme di depressione.
Da molti decenni gli studi epidemiologici hanno dimostrato che il rischio di psoriasi è maggiore quando in famiglia ve ne siano già uno o più casi. Sono quindi state individuate varianti genetiche che predispongono allo sviluppo della malattia. Nessuna di queste tuttavia la determina in maniera automatica, per cui non si può parlare di una malattia ereditaria, ma solo di una familiarità. In altre parole, occorre sempre uno stimolo esterno, che può essere un’infezione ma più spesso è di altra natura, per scatenare la reazione autoimmune che porta le difese dell’organismo ad attaccare le cellule della pelle. Una volta innescato, questo fenomeno si autoalimenta e prosegue, a ondate, per tutta la vita, con riesacerbazioni che possono essere indotte da vari fattori, da piccoli traumi a un eccessivo consumo di alcol, dal fumo ad alcuni farmaci, dai cambiamenti ormonali allo stress. Anche quando a scatenare il fenomeno era stato in un primo momento un agente infettivo, come accade per molte malattie autoimmuni, non occorre che questo permanga o si ripresenti per alimentare il processo. E in nessun caso può trasmettere la malattia, anche in caso di contatti stretti.
Argomenti correlati:
Malattie della pelleMedicinaPatologie e disturbiPsoriasi

